Слайд 2
С 1980 количество людей с ожирением в мире более чем удвоилось. 2008 г. - у 1,5 млрд взрослых - избыточный вес. из них > 200 млн мужчин и почти 300 млн женщин - ожирение 65 % населения живет в странах, где избыточный вес приводит к смерти больше людей, чем сниженный Информационный бюллетень ВОЗ N°311 март 2011 г
Слайд 3
Распространенность избыточной массы тела
в развитых странах Европы – от 20 до 60% населения в России - около 60%. %
Слайд 4
Ожирение и избыточный вес(ВОЗ, 2011)
Избыточный вес и ожирение относятся к 5 основным факторам риска смерти. Ежегодно не менее 2,8 млн взрослых умирают по причине избыточного веса или ожирения Информационный бюллетень ВОЗ N°311, март 2011 г
Слайд 5
Повышенный ИМТ - фактор риска ряда неинфекционных заболеваний сердечно-сосудистые заболевания; диабет; нарушения скелетно-мышечной системы (особенно остеоартроз) некоторые онкологические заболевания (матки, молочной железы, толстой кишки) 44% диабета, 23% ИБС и 7-41% онкологических болезней обусловлены избыточным весом и ожирением Информационный бюллетень ВОЗ N°311 март 2011 г
Слайд 6
ОЖИРЕНИЕ
Что такое ожирение?
Слайд 7
ОЖИРЕНИЕ(определение)
это состояние избыточного накопления жировой ткани A. Del Parigi, 2010 хроническое заболевание обмена веществ, проявляющееся избыточным развитием жировой ткани, прогрессирующее при естественном течении, имеющее определенный круг осложнений и обладающее высокой вероятностью рецидива после окончания курса лечения Американское общество диетологов Избыточный вес и ожирение определяются как аномальные и излишние жировые отложения, которые могут нанести ущерб здоровью. ВОЗ, 2011
Слайд 8
Нормальное содержание жировой ткани
ориентировочное содержание в норме: у мужчин -15-20 % массы тела у женщин - 20-30 %
Слайд 9
Факторы риска Развития ожирения Врожденные Средовые Генетические Внутриутробные Питание Гиподинамия Стресс
Слайд 10
Врожденные факторы рискаожирения
Слайд 11
Врожденная предрасположенность – 2 теории (1)
«Экономичный (бережливый)» генотип - лица, проживающие в неблагоприятных условиях, должны обладать максимальной способностью к накоплению энергии в виде жировой ткани в благоприятный период. При смене условий на благоприятные, генотип реализуется в ожирение Neel J.V.,1962
Слайд 12
«Экономичный фенотип» - влияние внутриутробного питания в развитии ожирение (сниженый вес при рождении – маркер повышенного риск инсулинорезистентности) Hales C.N., Barker D.J. 2001
Слайд 13
Ожирение - заболевание с полигенным типом наследования
Генетически модулируемые факторы ожирения: уровень липолиза в жировой ткани, активность липопротеинлипазы в жировой и мышечной ткани, состав и окислительный потенциал мышечной ткани, содержание свободных жирных кислот β-рецепторная активность жировой ткани, способность к окислению жиров и углеводов, индивидуальные вкусовые предпочтения, регуляция аппетита; скорость основного обмена, пост-алиментарный термогенез, распределение питательных веществ, уровень спонтанной мышечной активности; чувствительность к инсулину, секреция гормона роста, лептин и др. адипокины …..
Слайд 14
известно > 20 генов и > 430 генов-кандидатов, участвующие в генезе избыточной массы тела и ожирения: митохондриальный ген, кодирующий разобщающий протеин; ген проопиомеланокортина; ген лептина и его рецептора; ген, кодирующий фактор некроза опухоли; ген гликогенсинтетазы; ген инсулинрецепторного субстрата; ген липопротеиновой липазы; ген карбоксипептидазы Е (fat-ген); ген рецептора типа 4 меланоцитостимулирующего гормона и др.
Слайд 15
ГЕНЕТИЧЕСКАЯ ПРЕДРАСПОЛОЖЕННОСТЬ К ОЖИРЕНИЮ
Исследуются полиморфные маркеры следующих генов.Белок FTO (FTO) Аполипопротеин Е (APOE)Переносчик эфиров холестерина (CETP)Параоксоназа 1 (PON1)Липаза липопротеинов (LPL)
Слайд 16
FTO (fat mass and obesity associated) кодирует белок FTO, вовлеченный в энергетический обмен и влияющий на метаболизм в целом. экспрессия гена происходит в основном в клетках гипоталамуса
Риск развития ожирения у людей с генотипом А/А достоверно выше, чем у людей с генотипом G/G и G/A. Изменения в гене FTO в значительной степени связаны с ежедневным потреблением большого количества еды, в частности продуктов с высоким содержанием жиров и сахара
Слайд 17
Средовые факторы рискаожирения
Слайд 18
Ожирение и избыточный вес
В глобальных масштабах происходит следующее: рост потребления высококалорийных продуктов с высоким содержанием жира, соли и сахаров, но с пониженным содержанием витаминов, минеральных веществ и других питательных микроэлементов; снижение физической активности в связи со все более неподвижным характером многих видов деятельности, с изменениями в способах передвижения и с растущей урбанизацией. изменения в режиме питания и физической активности вследствие экологических и социальных изменений, связанных с развитием и при отсутствии благоприятствующих мер в таких секторах как здравоохранение, сельское хозяйство, транспорт, городское планирование, охрана окружающей среды, пищевая промышленность, распределение, маркетинг и образование. Информационный бюллетень ВОЗ N°311 март 2011 г
Слайд 19
Риск развития ожирения и метаболического синдрома (МС)(Фрамингемское исследование)
Проспективное исследование 300 женщин (30-69 лет) Профиль риска питания: - повышения потребления липидов (общих, насыщенных, мононенасыщенных и жиров) и алкоголя - уменьшение потребления клетчатки и микроэлементов Определен 2 - 3-кратный риск развития абдоминального ожирения Вывод: состав питания прогнозирует развитие абдоминального ожирения и МС независимо от образа жизни и факторов риска ИБС. B. Millen et al., 2006
Слайд 20
Инфекционные причины ожирения?
Аденовирус-36 - преобразует зрелые преадипоциты в адипоциты Еnterobacter cloacae
Слайд 21
Классификация ожирения
по ИМТ и риску смерти по этиологии по анатомическому фенотипу
Слайд 22
Классификация ожирения (ВОЗ)
Слайд 23
Этнические особенности оценки ИМТ
ВОЗ (2000): Для монголоидов порог избыточного веса 23 кг/м2 порог ожирения 25 кг/м2 Ряд исследователей: Негроиды, полинезийцы порог избыточного веса 26 кг/м2, порог ожирения 32 кг/м2
Слайд 24
Классификация ожирения по анатомическому фенотипу
Слайд 25
Андроидное (центральное) Гиноидное (периферическое)
Слайд 26
Классификация ожирения по этиологии
Первичное (алиментарно-конституциональное, экзогенно-конституциональное) конституционально-наследственное с нарушением пищевого поведения смешанное ожирение Вторичное с установленными генетическими дефектами церебральное эндокринное на фоне психических заболеваний ятрогенное
Слайд 27
По преимущественному увеличению числа или размеров жировых клеток:
Гиперпластическое ожирение (за счёт преимущественного увеличения числа адипоцитов) устойчиво к традиционному лечению и часто требует бариатрического вмешательства Гипертрофическое (за счёт преимущественного увеличения массы и размеров адипоцитов). чаще в возрасте > 30-35 лет Гиперпластическо-гипертрофическое (смешанное). нередко в детском возрасте
Слайд 28
Классификация ожирения по направленности процесса
Прогрессирующее Стабильное Регрессирующее
Слайд 29
Формулировка диагноза
Ожирение, первичное, II степени (ИМТ = ...), сгиноидным распредением жира, неосложненное, стабильное течение. Ожирение, первичное, III степени (ИМТ = …), с абдоминальным распределением жира, стабильное течение.Осложнения: артериальная гипертензия…
Слайд 30
Первичное ожирение
Болезнь, вызванная нарушением адипоцитарно-гипоталамических информационных взаимодействий, из-за которых меняются пищевое поведение больного, его психология и выбор определенного образа жизни. Л.П. Чурилов, 2001
Слайд 31
Функции адипоцита(традиционное представление)
Жировая ткань раньше считалась энергосберегающим органом Синтез и хранение триглицеридов во время еды Гидролиз и высвобождение триглицеридов в виде СЖК и глицерина во время голодания
Слайд 32
Жировая ткань
в настоящее время рассматривается как эндокринный и паракринный орган, контролирующий различные метаболические функции основная регуляторная ткань в контроле липидного обмена во всем организме, модулирующая как глюкозный, так и липидный гомеостаз у людей A. Guilherme et al., 2008
Слайд 33
Висцеральный жир (мезентериальные адипоциты) более активен в эндокринном плане, чем подкожный
Слайд 34
Адипокины
«адипоцитокины» или адипопродуцируемые гормоны (adipose derived hormone) С 1994 года открыто более 100 адипокинов
Слайд 35
адипоцит лептин ФНО-а Вистафин (преВ-КСФ1, PBEF) адипонектин Ретинол- связывающий белок 4 апелин 4 Ингибитор активатора плазминогена-1 IL-6 ангиотензиноген TGF-β резистин
Слайд 36
адипоцит нейропептид Y лептин резистин адипонектин Ингибитор активатора плазминогена-1 грелин ангиотензиноген Сердечно- сосудистая система Желудочно-кишечный тракт Жировая ткань ЦНС
Слайд 37
Лептин (1994)
синтезируется в жировой ткани (а также скелетных мышцах, желудке, плаценте) подавляет синтез и секрецию в гипоталамусе нейропептида Y (стимулятора пищевой активности) при ожирении - компенсаторная резистентность гипоталамуса к действию лептина, и развитие гиперлептинемии играет роль сигнала о достаточности энергетических ресурсов для репродуктивной функции данные о влиянии на секрецию инсулина и инсулинорезистентность противоречивы.
Слайд 38
Резистин (2001)«гормон инсулинорезистентности»
антагонист инсулина (угнетает захват глюкозы тканями) данные о зависимости между уровнями резистина и инсулинорезистентностью противоречивы его уровень - прогностический маркер ожирения, инсулинорезистентности и СД 2-го типа. участвует в стимуляции воспаления, активации эндотелия и пролиферации клеток гладкой мускулатуры (этиологический фактор развития сосудистых заболеваний?)
Слайд 39
Адипонектин
специфический адипокин экспрессия в подкожном жире выше, чем в висцеральном уровень обратно пропорционален массе жировой ткани и индексу «объем талии/объем бедер» тормозит дифференцировку преадипоцитов антагонистический эффект с провоспалительными цитокинами предполагают защитную функцию против гипергликемии, инсулинорезистентности и атеросклероза
Слайд 40
Грелин (1999)«гормон голода»
синтезируется в желудке (гипоталамусе, почках) рецепторы расположены в ЦНС и в ЖКТ -активизирует нейропептид Y уровень увеличивается при голодании, снижении массы тела или калорийности пищи, гипогликемии повышается после снижения веса, вызванного диетой (долгосрочная регуляции массы тела) уровень снижен при ожирении, СД 2-го типа и АГ
Слайд 41
Патологическое ожирение - хронический системный воспалительный процесс
макрофаг макрофаг MCP-1 ФНО-а СИСТЕМНАЯ ВОСПАЛИТЕЛЬНАЯ РЕАКЦИЯ Дисфункция адипоцита МЕТАБОЛИЧЕСКИЕ НАРУШЕНИЯ адипоцит адипоцит адипоцит
Слайд 42
Последствия системного воспаления при ожирении
Жировая ткань худых состоит на 5-10 % из макрофагов, а при ожирении содержание макрофагов в жировой ткани может достигать 50 % от общего количества клеток A. Guilherme et al.,2008
Слайд 43
Адипокин-обусловленная воспалительная реакция регулирует метаболизм адипоцитов Адипоциты и макрофаги секретируют ФНО-а, MCP-1 и др. аттрактанты для воспалительных ФНО-а клеток Обеспечивается усиление липолиза и снижение синтеза ТГ, что приводит к повышению уровней циркулирующих СЖК Уровень СЖК один из основных факторов, определяющих периферическую резистентность к инсулину ФНО-α непосредственно влияет на передачу инсулиновых сигналов в мышцах A. Guilherme et al.,2008
Слайд 44
Метаболический синдром
Слайд 45
Критерии метаболического синдрома(IDF, 2005)
I. центральное ожирение окружность талии > 94 см (муж.), > 80 см (жен.) II.Два или более показателей: а) АД > 130/ 80 мм рт. ст. или антигипертензивная терапия, б) ТГ> 1,7 ммоль/л илиХС ЛПВП 5,6 ммоль/л илиСД 2 типа.
Слайд 46
Позиция международного диабетического фонда (IDF)
абдоминальное ожирение является ключевым причинным фактором метаболического синдрома
Слайд 47
American Heart Association, 2004
Сильная связь между ожирением (особенно абдоминальным ожирением) и факторов риска привели ATP III* для определения метаболического синдрома в основном, как кластеризацию метаболических осложнений ожирения *National Cholesterol Education Program (NCEP)/Third Adult Treatment Panel (ATP III)
Слайд 48
Основные составляющие МС
Абдоминальное ожирение Инсулинорезистентность Атерогенная дислипидемия Артериальная гипертензия Провоспалительный статус Протромботический статус Гиперурикемия
Слайд 49
Провоспалительный и протромботический статус при МС
обусловлены секреторной активностью жировой ткани, особенно висцерального жира
Слайд 50
Снижение висцерального ожирения и снижения уровня СЖК вследствие потери веса на фоне диеты в ряде исследований были связаны с восстановлением чувствительность к инсулину.
Слайд 51
Потребление молока и молочных продуктов снижает риск развития МС
2375 мужчин без диабета 5-лет наблюдения анализ 7-дневного рациона мужчины, которые пили более 1 пинту/сут молока - вероятность развития МС 0,43 в сравнению с низким потреблением P C Elwood, J et al., 2006.
Слайд 52
При потере веса на 0,5 – 1 кг снижается смертность от любых причин на 20% Villiamson D.F. et al. Am J Epidemiol 1995
Слайд 53
Нейрогенные варианты ожирения
центрогенный (корковый, психогенный) гипоталамический
Слайд 54
Центрогенный (корковый, психогенный) механизм ожирения
Один из вариантов расстройства пищевого поведения (наряду с неврогенной анорексией и булимией). Причина: различные расстройства психики, проявляющиеся постоянным, иногда непреодолимым стремлением к приёму пищи Возможные механизмы: - активация серотонинергической, опиоидергической и др. систем, участвующих в формировании ощущений удовольствия и комфорта; - восприятие пищи как сильного положительного стимула (допинга), что ещё более активирует указанные системы.
Слайд 55
Пищевые нарушения у больных ожирением
в 30-40 % случаев у больных с ожирением регистрируются те или иные пищевые нарушения, из них наиболее часто: гиперфагическая реакция на стресс компульсивная гиперфагия углеводная жажда предменструальная гиперфагия (Вознесенская Т.Г.,1998; Wurtman J et al., 1987, Greeno C. G., et al. 1999).
Слайд 56
Гиперфагическая реакция на стресс - при психоэмоциональном напряжении или сразу после окончания действия фактора вызвавшего стресс - резко усиление аппетита. (предпочтение продуктам более жирным и сладким) (Greeno C.G., et al. 1999). Если стрессовый фактор действует длительно - то длительный период чрезмерное потребление пищи Компульсивная гиперфагия (причина, вызвавшая стресс не осознается). Ночная гиперфагия (разновидность) – императивное повышение аппетита в вечернее и ночное время Углеводная/ пищевая жажда. Действие пищи похоже на наркотик. В отсутствии еды - депрессивное состояние, напоминающее абстиненцию. Предменструальная гиперфагия с предпочтением сладкой и жирной пищи в течение 4-7 дней перед menses.
Слайд 57
Гипоталамический (диэнцефальный, подкорковый) механизм ожирения
Причина - повреждение нейронов вентромедиального и паравентрикулярного ядер гипоталамуса (в результате ЧМТ, нейроинфекций, краниофарингиомы, метастазах в гипоталамус). Патогенез: - повышение синтеза и секреции нейропептида Y нейронами заднелатерального вентрального ядра гипоталамуса и\или снижение чувствительность к факторам, ингибирующим синтез нейропептида Y (в основном к лептину). - Нарушение участия гипоталамуса в формировании чувства голода. - В результате - повышение выработки нейромедиаторов и нейропептидов, формирующих чувство голода и повышающих аппетит (ГАМК, дофамин, бета-эндорфин, энкефалины) и/или формирующих чувство сытости и угнетающих пищевое поведение (серотонин, норадреналин, холецистокинин, соматостатин).
Слайд 58
Лептиновый Гипотиреоидный Надпочечниковый Инсулиновый
Слайд 59
Лептиновый механизм ожирения
Липостат Контур «лептин-нейропептид Y» обеспечивает поддержание системы гомеостаза массы тела - липостата (или установочной точки организма в отношении интенсивности энергетического обмена). В систему включены лептин, инсулин, катехоламины, серотонин, холецистокинин, эндорфины…
Слайд 60
Эндокринные механизмы ожирения
Гипотиреоидный при ↓ эффектов йодсодержащих гормонов щитовидной железы снижение липолиза, скорости обменных процессов в тканях и энергозатрат Надпочечниковый (глюкокортикоидный, кортизоловый) при продукции глюкокортикоидов активация гликогенолиза (гипергликемия), транспорта глюкозы в адипоциты и гликолиз, торможение липолиза и накопление триглицеридов Инсулиновый прямая активация инсулином липогенеза в жировой ткани Другие. (дефицит СТГ, гонадотропных гормонов и др).
Слайд 61
Чрезмерное потребление жиров даже в пределах нормальной (средней) суточной калорийности может вызвать нарастание жировой массы тела
Гипотеза: масса тела остается стабильной если доля энергии, потребляемой в виде жира эквивалентна доле энергии, получаемой организмом при окислении жиров. Если количество жира в пище превосходит возможности окисления, то избыток жира будет аккумулироваться в жировой ткани независимо от того, сколько в этот день потреблено энергии J-P. Flatt (1988)
Слайд 62
Полные люди потребляют в среднем больше энергии, чем худые?
при ожирении и в контроле была примерно одинаковая суточная калорийность, порядка 2700 ккал. Полные потребляли больше белков, а худые - больше алкоголя. Достоверной разницы в потреблении других нутриентов - не было I. Andersson и S. Rossner (1996) по эпидемиологическим данным имеется неожиданная, но значимая обратная корреляция между ИМТ и суточной калорийностью пищи. C. Bolton-Smith et al. (1994) Анализ дневников питания 430 человек. Люди с избыточным весом чаще встречались среди лиц с небольшим потреблением энергии. И наоборот, худые в основном оказывались среди лиц с большим потреблением калорий. V.George et al. (1989).
Посмотреть все слайды
По последним оценкам Всемирной организации здравоохранения, более миллиарда человек на планете имеют лишний вес. В странах Западной Европы, например, от 10 до 20% мужчин и от 20 до 25% женщин имеют избыточную массу тела или ожирение. В некоторых регионах Восточной Европы доля полных людей достигла 35%. В России в среднем 30% лиц трудоспособного возраста имеют ожирение и 25% - избыточную массу тела.


С целью оценки характера ожирения измеряется ОТ/ОБ. Абдоминальное ожирение диагностируется у мужчин при ОТ/ОБ больше 0,95, у женщин – больше 0,85. Важна и ОТ: если она превышает 88 см у женщин и 102 см у мужчин, можно говорить о патологическом отложении абдоминального жира – наиболее неблагоприятной форме ожирения.

Классификация ожирения 1. Алиментарно-конституциональное (экзогенно-конституциональное) Гиноидное (нижний тип, ягодичнобедренное) Андроидное (верхний тип, абдоминальное, висцеральное) С отдельными компонентами метаболического синдрома С развернутой симптоматикой метаболического синдрома С синдромом Пиквика (сонных апноэ) С выраженными нарушениями пищевого поведения Синдром ночной еды Сезонные аффективные колебания с гиперфагической реакцией на стресс Пубертатно-юношеское ожирение 2. Симптоматическое ожирение С установленным генетическим дефектом В составе известных генетических синдромов Генетические дефекты структур регуляции жирового обмена Церебральное (адипозогенитальная дистрофия, синдром Бабинского-Пехкранца-Фрелиха) Опухоли головного мозга, других церебральных структур Диссеминация системных поражений, инфекционные заболевания Гормонально-неактивные опухоли гипофиза, синдром «пустого» турецкого седла, синдром «псевдоопухоли» На фоне психических заболеваний Эндокринные заболевания (гипотиреоз, гипогонадизм, синдром Кушинга и др.)

E66. Ожирение E66.0 Ожирение, обусловленное избыточным поступлением энергетических ресурсов E66.1 Ожирение, вызванное приемом лекарственных средств E66.2 Крайняя степень ожирения, сопровождаемая альвеолярной гиповентиляцией. Пикквикский синдром E66.8 Другие формы ожирения. Болезненное ожирение E66.9 Ожирение неуточненное








Определенную роль в развитии ожирения играют железы внутренней секреции: щитовидная железа; надпочечники; поджелудочная железа; гипофиз; половые железы. Значение гормональных факторов в развитии ожирения связывают с тем, что активность большинства эндокринных органов оказывает влияние на жировой обмен и процесс отложения жира в тканях.



Синдромальные формы ожирения наблюдаются при остеодистрофии Олбрайта, синдроме Прадера–Вилли, Дауна, Кохена, Лоуренса–Муна–Барде–Бидля и др. Особенностями этих форм ожирения являются разный возраст дебюта ожирения от первых месяцев жизни до периода позднего детства, разная степень его выраженности от умеренного до морбидного, наличие специфических фенотипических черт. Как правило, все эти пациенты имеют неврологические нарушения, выраженную задержку психомоторного развития и сниженный интеллект.







Ожирение заразно? Группа ученых из университета Wisconsin (г.Мадисон, США) показала, что человеческий аденовирус Ad-37 вызывает ожирение у кур. Выполненные учеными опыты базировались на факте, в соответствии с которым родственные вирусу Ad-37 вирусы Ad-36 и Ad-5 также способны вызывать ожирение.





Снижение массы тела Приносящим реальную пользу для здоровья, а значит, клинически значимым является снижение массы тела на 5- 10% от исходной в течение 4-6 месяцев. Как показали многочисленные исследования, при таком похудании уменьшается на 9% риск развития сердечно-сосудистых заболеваний, на 44% вероятность сахарного диабета 2 типа, на 20% общая смертность, на 40% смертность от онкологических заболеваний, ассоциированных с ожирением.

Медикаментозное лечение Показано при неэффективности немедикаментозных методов - снижение массы тела менее 5% в течение 3 месяцев лечения. Показано у пациентов с длительным анамнезом ожирения с большим количеством неудачных попыток по снижению веса и его удержанию и/или наследственная предрасположенность к СД 2 типа, сердечно-сосудистым заболеваниям при ИМТ>30 кг/м 2 в начале лечения. При абдоминальном ожирении с ассоциированными заболеваниями и/или факторами риска (дислипидемией, гиперинсулинемией, СД 2 типа, артериальной гипертензией и т.д.) фармакотерапия может быть назначена и при ИМТ>27 кг/м 2
30 кг/м 2 в начале лечения. При абдоминальном ожирении с ассоциированными заболеваниями и/или факторами риска (дислипидемией, гиперинсулинемией, СД 2 типа, артериальной гипертензией и т.д.) фармакотерапия может быть назначена и при ИМТ>27 кг/м 2">

По механизму действия препараты для лечения ожирения можно разделить на три группы: 1. Снижающие потребление пищи (аноректики – сибутрамин) 2. Увеличивающие расход энергии (термогенные симпатомиметики – кофеин/эфедрин, запрещены к продаже). 3. Уменьшающие всасывание питательных веществ (орлистат).

Сибутрамин Фармакологическое действие заключается в селективном торможении обратного захвата серотонина и норадреналина из синаптической щели. Вследствие такого двойного действия быстро достигается чувство насыщения и снижается количество потребляемой пищи, при этом результате усиления термогенеза увеличивается расход энергии.

Орлистат средство периферического действия, направленное на ключевой фактор ожирения - жиры пищи. Ксеникал является мощным, специфичным и длительно действующим ингибитором желудочной и панкреатической липаз, препятствующим расщеплению и последующему всасыванию жиров пищи. Происходит уменьшение количества свободных жирных кислот и моноглицеридов в просвете кишечника, приводящее к снижению растворимости холестерина и его последующего всасывания, что позволяет снизить уровень холестерина.

В случае неэффективности консервативного лечения проводят хирургическая операция. В качестве хирургических методов лечения ожирения в настоящее время используют гастропластику (вертикальную и бандажную), гастрошунтирование и билиопанкреатическое шунтирование

Хирургическое лечение ожирения показано: если избыток массы тела превышает 45 кг, по сравнению с нормой; при индексе массы тела (ИМТ) более 40 кг/м2, а также и при ИМТ более 35 кг/ м2 и наличии серьезных заболеваний, связанных с ожирением; если предшествующее консервативное лечение не обеспечило желаемого эффекта.


45

Белая и бурая Жировая ткань организма подразделяется на белую и бурую. Белая сохраняет энергию в виде триглицеридов (ТГ), что является одной из ее жизненно важных функций, особенно при ограничении поступления энергии. Бурая имеет особое значение в производстве тепла, защищает от холода и обеспечивает регуляцию баланса энергии. Митохондрии адипоцитов бурой жировой ткани, богаты цитохромом и эффективно окисляют жирные кислоты и глюкозу.

Исследователи из Калифорнийского университета Сан-Франциско уверены, что адипоциты можно преобразовать, чтобы заставить «сжигать» калории. В процессе изучения влияния распространенного препарата против диабета на мышей исследователи обнаружили, что белок PRDM16, присутствующий и у мышей, и у людей, способен «нажать на переключатель» в адипоцитах и преобразовать их из клеток обычного белого жира, запасающего калории, в клетки бурого жира, сжигающего их.

Возможность использования бурого жира для похудения открылась, когда были получены клинические свидетельства того, что некоторые лекарства способны изменять содержание бурого жира в организме. Калифорнийским ученым удалось выяснить, как именно это происходит, по крайней мере, у мышей.

Вакцина от ожирения Разработана вакцина, блокирующая в организме млекопитающих гормон грелин, ответственный за стимуляцию аппетита. Генетическим дизайном подобной вакцины для человека занимаются ученые из Университета Порту (Португалия). Руководитель проекта доктор Мариана Монтейро говорит, что вакцина обещает быть гораздо менее опасной для здоровья, чем существующие лекарства для похудения, имеющие уйму побочных эффектов. Например, «Меридиа», которая оказалась весьма вредной для сердца, была отозвана из аптек Европы. Задумка португальских медиков проста. К безвредному искусственному вирусу они прикрепили молекулу гормона грелина. Попадая в организм, биохимическая химера наталкивается на сопротивление иммунной системы, которая начинает вырабатывать антитела к грелину, подавляя вызываемое им чувство голода.

Вакцина не причинила вреда здоровью подопытных грызунов, а действие ее может длиться годами. После троекратной вакцинации новым препаратом тучные мыши становились на 50% менее прожорливыми и более подвижными. Эффект вакцины у мышей длился 18 месяцев, что эквивалентно 4 годам у человека. Однако сначала следует уточнить и исследовать все функции, которые, помимо стимуляции аппетита, грелин выполняет в теле человека. Например, известно, что данный гормон принимает участие в обновлении костной ткани. Британские и американские коллеги доктора Монтейро относятся к вакцине скептически. Понятно, что вакцина не сможет стать панацеей против ожирения. У каждого конкретного пациента надо будет брать образец ДНК, чтобы выяснить, является ли его чрезмерный аппетит генетически запрограммированным и связанным с грелином. А затем решать вопрос о вакцинации.


Сеченова
Лечебный факультет
Кафедра эндокринологии
ОСОБЕННОСТИ
ВЕДЕНИЯ
ПАЦИЕНТА С
ОЖИРЕНИЕМ:
ВЗГЛЯД
ЭНДОКРИНОЛОГА
Подготовил:
Тимофеев Андрей- 6 курс, лечебный
факультет
Научные руководители:
асс., к.м.н. Рунова Гюзель
Евгеньевна;
Ожирение
Это гетерогенное хроническое системноезаболевание, сопровождающееся
отложением избытка жира в организме,
развивающееся в результате дисбаланса
потребления и расхода энергии,
преимущественно у лиц с генетической
предрасположенностью
Эпидемия XXI века
Распространенность ожирения с 1960 по 2000г. в западных странах увеличилась с 12 до
30%. В Российской Федерации 30%
населения имеют избыточную массу тела, а
25% - ожирение.
Этиопатогенетическая классификация (Г.А. Мельниченко и Т.И. Романцова (2004) (*1)
1. Экзогенно-конституциональное ожирение (первичное, алиментарноконституциональное):1.1. Гиноидное (ягодично-бедренное, нижний тип).
1.2. Андроидное (абдоминальное, висцеральное, верхний тип).
2. Симптоматическое (вторичное) ожирение.
2.1. С установленным генетическим дефектом (в том числе в составе
известных генетических синдромов с полиорганным поражением).
2.2. Церебральное (адипозогенитальная дистрофия, синдром БабинскогоПехкранц-Фрелиха).
– 2.2.1. Опухоли головного мозга, других церебральных структур.
– 2.2.2. Диссеминация системных поражений, инфекционные заболевания.
– 2.2.3. На фоне психических заболеваний.
2.3. Эндокринное.
– 2.3.1. Гипотиреоидное.
– 2.3.2. Гипоовариальное.
– 2.3.3. Заболевания гипоталамо-гипофизарной системы.
– 2.3.4. Заболевания надпочечников.
2.4. Ятрогенное (обусловленное приемом лекарственных препаратов)
КОД ПО МКБ-10 (*1)
Е66 Ожирение.– E66.0 Ожирение, обусловленное избыточным
поступлением энергетических ресурсов.
– E66.1 Ожирение, вызванное приемом
лекарственных средств.
– E66.2 Крайняя степень ожирения,
сопровождаемая альвеолярной
гиповентиляцией.
– E66.8 Другие формы ожирения.
– E66.9 Ожирение неуточненное.
ИМТ=m/h2 (кг/м2)
ИМТ=m/h2 (кг/м2)Недостоверен для:
- молодых пациентов с развитой мышечной
системой,
- для пожилых людей с отеками,
- детей с незаконченным периодом роста,
- беременных женщин
*При снижении массы безжировых тканей,
особенно у пожилых людей, ИМТ может
оказаться нормальным даже при ожирении.
Оценка индекса массы тела (ВОЗ, 1997) (*2)
Дефицит массы теламенее 18,5
Нормальная масса тела
Избыточная масса тела
(предожирение)
Ожирение I степени
Ожирение II степени
Ожирение III степени
(морбидное)
Ожирение IV степени
(суперожирение)
Супер-суперожирение
18,5-24,9
Риск сопутствующих
заболеваний
Низкий (повышен риск
других заболеваний)
Обычный
25,0-29,9
Повышенный
30,0-34,9
35,0-39,9
Высокий
Очень высокий
Классификация
ИМТ по
Кетле (кг/м2)
40,0 и более
50,0 и более
60,0 и более
Крайне высокий
Этиология (*1,2)
Первичное ожирение: энергетическийдисбаланс между поступлением и расходом
энергии при определенной генетической
предрасположенности.
Ожирение имеет полигенный механизм
наследования. При избытке массы тела у
обоих родителей ожирение у детей
наблюдается в 80% случаев, при ожирении у
одного из родителей - у 40%, при его
отсутствии - только у 10%.
Патогенез (*1)
Центральные механизмы регуляции массы телаосуществляются гипоталамическими и
кортиколимбическими структурами
Увеличивают аппетит
Снижают аппетит
-нейропептид Y,
-галанин,
-опиоды,
-соматолиберин,
-грелин,
-β-эндорфин,
-соматостатин
-серотонин,
-норадреналин,
-кортиколиберин,
-холецистокинин,
-лептин,
-бомбезин
-меланоцитостимулирующий
гормон,
Висцеральное ожирение
значительно чаще имеется рисккардиоваскулярных осложнений, чем при
гиноидном (глютеофеморальном,
периферическом) типе ожирения
для определения типа ожирения используется
вычисление соотношения окружности талии
к окружности бедер (ОТ/ОБ). Абдоминальный
тип ожирения диагностируется у женщин при
коэффициенте ОТ/ОБ больше 0,85, у мужчин больше 1,0Показателем риска развития метаболических
осложнений ожирения является величина ОТ, что в
настоящее время используется чаще, чем
соотношение ОТ к ОБ
Стратификация факторов риска
с учетом выраженности абдоминального
ожирения
ИМТ
25-29,9
>30
Окружность талии
М < 94 см Ж < 80 см М = 94-102 см Ж = 80-88 см М>102 см Ж > 88 см
Нет риска
Обычный риск
Обычный риск
Высокий риск
Высокий риск
Очень высокий
риск
КЛИНИЧЕСКАЯ КАРТИНА (*2)
основная жалоба, предъявляемая больными,избыточная масса тела(косметический дефект)
+
ассоциированные заболевания Сердечно-сосудистая система: артериальная гипертензия, ИБС и ее
осложнения, атерогенная дислипидемия, гиперкоагуляция, сердечная
недостаточность.
СД-2 с его поздними осложнениями и нарушение
толерантности к углеводам.
Синдром ночного апноэ (Пиквика), легочное сердце.
Пищеварительная система: желчнокаменная болезнь, опущение
желудка, хронические запоры.
Половая система: у женщин - типично формирование синдрома
поликистозных яичников, у мужчин - нормогонадотропный гипогонадизм.
Мочевыводящая система: гиперурикемия, мочекаменная болезнь.
Трофические язвы ног, остеоартроз тазобедренных,
коленных и голеностопных суставов.
Нервная система: апатия, сонливость, быстрая утомляемость.
Ожирение нередко сопровождается депрессивными расстройствами,
тревогой, нарушениями межличностных и социальных контактов.
Повышенный риск развития онкологической патологии (рак
молочной железы и эндометрия у женщин, толстой кишки у мужчин)
Метаболический синдром – смертельный квартет (*2)
Согласно критериям Международной федерации диабета (IDF,2005) диагноз МС устанавливается при центральном
ожирении в сочетании с любыми двумя из четырех
нижеследующих изменений:
1) увеличение уровня триглицеридов ≥150 мг/дл (1,7
ммоль/л) или специфическое лечение этого нарушения;
2) снижение содержания ЛПВП: <40 мг/дл (1,03 ммоль/л) у
мужчин и <50 мг/дл (1,29 ммоль/л) у женщин или
специфическое лечение этого нарушения;
3) АД: систолическое АД ≥130 мм рт.ст. или диастолическое
АД ≥85 мм рт.ст. или лечение ранее диагностированной
артериальной гипертензии;
4) повышение глюкозы натощак в плазме ≥5,6 ммоль/л или
ранее диагностированный СД-2.
Диагностика
Осмотр, взвешивание, оценка ИМТ, измерениепри помощи сантиметровой лентой окружности
талии и бедер.
Изучение особенностей питания
Диагностика осложнений и компонентов
метаболического синдрома
Дифференциальная диагностика
По показаниям, т.е. при соответствующейклинической картине, необходимо
исключение симптоматического генеза
ожирения
(ночной дексаметазоновый тест, тестостерон,
ТТГ и т.п.).
Врач и Пациент
Настойчивое желание пациента найти некую причинусвоего ожирения, которое больной обычно интуитивно
считает синдромом какого-то заболевания («нарушение
обмена веществ», «эндокринный сбой» и т.д.), и
получить лечение и лекарственный препарат, но никак не
соблюдать диету.
Лечение (*3)
- немедикаментозное- - медикаментозное
- - хирургическое
Основные цели терапии:
достижение оптимальной массы тела и ее
поддержание
профилактика развития сопутствующих
ожирению заболеваний и адекватный контроль
сопряженных ожирению метаболических
нарушений,
улучшение качества и увеличение
продолжительности жизни больных.
Целевые значения показателей метаболизма (*1)
клинически значимым считают 10% снижениемассы тела от исходной.
АД <130/85 мм рт. ст.
гликемия натощак в плазме <5,6 ммоль/л
триглицериды <1,7 ммоль/л
холестерин ЛПВП >1,03 ммоль/л у мужчин и
>1,29 ммоль/л у женщин,
общий холестерин <5,2 ммоль/л.
Немедикаментозная терапия (*3)
Привитие навыков рационального питания и
повышение физической активности пациентов
Питание по степени ограничения энергоемкости
разделяют на
изокалорийное, которое соответствует
физиологическим потребностям организма
гипокалорийное с умеренным дефицитом,
низкокалорийное с выраженным дефицитом
калорий
очень низкокалорийное питание со значительным
снижением суточного калоража.
Для расчета калорийности используют формулы, предложенные ВОЗ, в которых отражается возраст, пол, вес пациента, а также уровень
физической активности.Женщины:
1) 18-30 лет (0,0621 × вес в кг + 2,0357) × 240 (ккал);
2) 31-60 лет (0,0342 × вес в кг + 3,5377) × 240 (ккал);
3) >60 лет (0,0377 × вес в кг + 2,7545) × 240 (ккал).
Мужчины:
1) 18-30 лет (0,0630 × вес в кг + 2,8957) × 240 (ккал);
2) 31-60 лет (0,0484 × вес в кг + 3,6534) × 240 (ккал);
3) >60 лет (0,0491 × вес в кг + 2, 4587) × 240 (ккал).
При низком уровне физической активности полученный результат
умножается на коэффициент 1,1, при среднем уровне физической
активности - на коэффициент 1,3, при высоком уровне физической
активности - на коэффициент 1,5.
Ограничить поступление энергии на 20 % (500-600) ккал в сутки
Этап снижения массы тела (3-6 мес.)
Снижение энергетической ценности рационапоэтапно на 300-500 ккал (направлен на
снижение массы тела на 10% от имеющейся)
Суточная калорийность для женщин должна
быть не менее 1200, а для мужчин - 1500 ккал.
Голодание для лечения ожирения в настоящее
время не рекомендуется!
Этап стабилизации массы тела (6-12 мес.)
Перерасчет калорийности суточного рациона.Голодание и длительное применение очень
низкокалорийных диет приводят к быстрому
восстановлению исходной массы тела, а в
большинстве случаев - ее дальнейшее
увеличение после окончания диетотерапии.
Дробный прием пищи: обязательно
завтракать, промежутки между едой не более
4 ч, последний прием пищи за 4 ч до сна.длительное использование диет с умеренно пониженной
энергетической ценностью → изменение стереотипа
питания и пищ. поведения → сохранение достигнутых
результатов
углеводы - 55-60%, с ограничением продуктов с
высоким гликемическим индексом, неусвояемые и
медленно усвояемые углеводы; овощи (кроме
картофеля) не менее 3-4 раз в день, фрукты не менее
2-3 раз в день;
белки - 15-20%; по 1,0-1,5 г/кг идеальной массы тела.
50% растительные, 50% животные
жиры - 25-30%, насыщенных жиров не более 8-10%.
разгрузочные дни 1-2 раза в неделюаэробные
упражнения:
-ходьба
-бег
-плавание
-езда на
велосипеде
-лыжи
-прыжки на
скакалке
Всем пациентам
рекомендуют
ходьбу в
аэробном режиме
не менее 300 мин
в неделю.
Показания для медикаментозной терапии (*3)
-всем больным с ИМТ 30 кг/м2 и выше,
-если снижение массы тела за 3 мес диетического лечения
менее 5% от исходной массы тела;
-больным с ИМТ 27 кг/м2 и более при абдоминальной форме
ожирения,
-при наследственной предрасположенности к СД 2-го типа,
сердечно-сосудистым заболеваниям, в сочетании с
факторами риска
-при верифицированных сопутствующих заболеваниях дислипидемии, СД 2-го типа, артериальной гипертензии,
если снижение массы тела за 3 мес лечения диетой
составило менее 7% от исходной массы тела
-есть необходимость быстрого снижения массы тела,
например для выполнения плановой операции.
Орлистат
Уменьшает всасывание жиров (около 30%)в ЖКТ путем инактивации желудочной и
панкреатической липаз.
Препарат не всасывается и системным
действием не обладает.
Наиболее часто встречающийся побочный
эффект препарата – диарея, невсосавшийся
жир выводится с калом.
Сибутрамин
Ингибирует обратный захват норадреналина исеротонина в ЦНС→ повышение чувства
насыщения→ меньшее потребление калорий.
Стимуляция термогенеза путем опосредованной
активации β3-адренергической системы в бурой
жировой ткани.
Противопоказания: наличие у пациентов
сердечно-сосудистых заболеваний и ОНМК
Метформин
Сахароснижающий препарат, обладающийанорексигенным эффектом, а также
снижающего гиперинсулинемию.
Нормализация метаболизма
Нужен больным с синдромом
инсулинорезистентности и высоким риском
сердечно-сосудистых осложнений.
Метформин хорошо переносится, желудочнокишечные расстройства, носят дозозависимый
характерЛС, снижающие массу тела, не назначают
детям,
беременным и в период лактации,
больным старше 65 лет.
По показаниям:
-коррекция липидного спектра: ингибиторы
ГМГ-КоА-редуктазы (статины) и фибраты.
-гипотензивная терапия.
Хирургические методы лечения (*3)
-лицам с ИМТ>40 кг/м2, а также-больным с ИМТ более 35 кг/м2 при наличии
ассоциированных с ожирением заболеваний
консультация бариатрического хирурга
Противопоказания:
-обострение язвенной болезни,
-беременность,
-онкологические заболевания,
-психические расстройства,
-необратимые изменения со стороны жизненно
важных органовВ настоящее время многие операции проводятся
лапароскопически, что существенно уменьшает количество
послеоперационных осложнений и летальность.
К стандартным бариатрическим операциям относятся
операции на тонкой кишке (билиопанкреатическое
шунтирование, гастрошунтирование),
операции на желудке (гастропластика, бандажирование
желудка),
комбинированные хирургические методики
(гастрошунтирование, билиопанкреатическое шунтирование
и др.).
Широко используют малоинвазивный метод лечения имплантацию эндогастрального баллона с помощью
эндоскопа, данный метод лечения эффективен у пациентов с
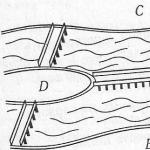
ИМТ от 30 до 40 кг/м2.Бариатрическая хирургия. Примеры оперативных
вмешательств на желудочно-кишечном тракте (*5)
A. Лапароскопическое
регулируемое
бандажирование
желудка
B. Лапароскопическая
рукавная гастрэктомия
C. Желудочное
шунтирование.
D. Билиопанкреатическое
отведение с
дуоденальным
переключением.
E. Билиопанкреатическое
отведение.
(Из ML Kendrick, GF Dakin:
Mayo Clin Proc 815:518,
2006; с разрешения.)A.желудочный шунт, B.лапароскопическое регулируемое
бандажирование желудка,
C.рукавная гастрэктомия,
D.билиопанкреатическое отведение,
E.билиопанкреатическое
отведение с дуоденальным переключением (*6)После гастрошунтирования и
билиопанкреатического шунтирования:
-пожизненное врачебное наблюдение, а также
-прием витаминов, препаратов железа, кальция
и др.
-контроль соответствующих биохимических,
инструментальных и клинических показателей.Общий алгоритм лечения пациентов с
избыточной массой тела и ожирением (*3)ИМТ немедикаментозное
медикаментозное хирургическое
(кг/м2)
25,0- с ФР ИБС или со
нет
нет
26,9
связанными с ожирением
заболеваниями
27,029,9
С ФР ИБС или со
со связанными с
связанными с ожирением ожирением
заболеваниями
заболеваниями
нет
30,034,9
да
да
ЛРЖБ со связанными
с ожирением
заболеваниями
35,039,9
да
да
≥40
да
да
со связанными с
ожирением
заболеваниями
да
Williams -Textbook Of Endocrinology, 13e
Дальнейшее ведение(*1)
Динамическое наблюдение послепроведенного курса терапии проводят на
протяжении всей жизни пациента.
Рекомендуют не менее двух визитов
пациента в год при постоянном
самоконтроле.
Прогноз (*2)
Смертность пациентов с морбидныможирением в возрасте 25-30 лет в 12 раз
превышает смертность людей с нормальной
массой тела.
При похудении на 10% и более снижается риск
развития
-сердечно-сосудистых заболеваний на 9%,
-сахарного диабета на 44%,
-смертность от онкологических
заболеваний, ассоциированных с
ожирением, - на 40%,
-общая смертность - на 20%.
Использованная литература
1. Эндокринология: национальное руководство / под ред. И. И. Дедова, Г. А.Мельниченко. - 2-е изд., перераб. и доп. - М. : ГЭОТАР-Медиа, 2016. - 1112
с. : ил. - ISBN 978-5-9704-3682-0.
2. Эндокринология: учебник. - 3-е изд., перераб. и доп. / И. И. Дедов, Г. А.
Мельниченко, В. В. Фадеев. - М. : Литтерра, 2015. - 416 с. - ISBN 978-54235-0159-4.
3. Эндокринология: учебник для студентов мед. вузов / А. С. Аметов, С. Б.
Шустов, Ю. Ш. Халимов. - М. : ГЭОТАР-Медиа, 2016. - 352 с. : ил. - ISBN 9785-9704-3613-4.
4. Clinical Endocrinology and Diabetes at a Glance- A.Rees, M. Levy, A. Lansdown160 p.; March 2017, Wiley-Blackwell; ISBN: 978-1-119-12871-7
5. Harrison‘s Principles of Internal Medicine, 19e.- D. Kasper, A.Fauci, St. Hauser,
D. Longo, J. L. Jameson, J. Loscalzo-; Mc Graw Hill; ISBN: 978-0071802154
6. Williams Textbook Of Endocrinology,- Sh. Melmed, K. S. Polonsky, P. R. Larsen, H. M.
Kronenberg– 13e; ISBN: 978-0-323-29738-7 ПРЕЗЕНТАЦИЯ
НА ТЕМУ:
ОЖИРЕНИЕ
У ДЕТЕЙ
Подготовили
студентки группы СД 13-5
Булич Д.
Гасымова С.Ожирение у детей – состояние, при котором масса тела
ребенка выше возрастной норме более чем на 15%, а такой
показатель как индекс массы тела равен или более 30.
На сегодняшний день в мире количество детей с ожирением растет,
потому педиатры должны обращать серьезное внимание на эту
проблему, как, впрочем, и детские эндокринологи. Более чем у
половины взрослых с диагнозом «ожирение» эти процессы начались
еще в детском или подростковом возрасте. Чем больше прогрессирует
ожирение у ребенка, тем выше у него риск иметь эндокринные,
сердечно-сосудистые, репродуктивные и метаболические нарушения.
Также ожирение повышает риск нарушений и болезней ЖКТ и опорнодвигательного аппарата.
Ожирение у детей – предотвратимое
состояние, потому важно уделять внимание
профилактическим мерам, о которых будет
подробно сказано ниже.Классификация ожирения у детей
Существует 2 формы ожирения у детей:
Первичное может быть алиментарным
(которое связано с неправильным
рационом) или же экзогенноконституциональным (передается «по
наследству» от родителей). При последней
форме ребенок наследует не жировую
массу, а особенности течения процессов
обмена веществ в организме.
Алиментарное ожирение чаще
всего возникает в таком возрасте:
до 3 лет
5-7 лет
12-16 лет
Вторичное ожирение у детей может быть
эндокринным – при болезнях яичников у
детей женского пола, а также заболеваниях
надпочечников и/или щитовидной железы.
Критерии определения ожирения у детей
сегодня до сих пор находятся на стадии
обсуждения специалистами. Исследователь
Гайворонская А.А. предлагает поделить
ожирение на четыре степени:
I степень – превышение нормальной
массы на 15-24%
II степень – превышение нормальной
массы на 25–49%
III степень – превышение нормальной
массы на50–99%
IV степень – превышение нормальной
массы на 100% и больше
Согласно статистике, первичное ожирение у 80% детей относится к I–II
степени.Что провоцирует / Причины Ожирения у детей:
В 100% случаев суть ожирения заключается в энергетическом нарушении
баланса, которое вызвано сниженным арсходом и повышенным потреблением
энергии.
Если ожирение есть у обоих родителей, то шанс 80% того, что такое же
нарушение будет у их сына или дочери. Если ожирением страдает только мать, то
вероятность ребенка иметь аналогичное состояние – 50%, а если только отец, то
38%.
В группе риска находятся дети, которые родились с весом более 4 кг, а также у
которых наблюдается ежемесячный привес выше нормы, находящиеся на
искусственном вскармливании. Ожирение у грудничков может возникнуть по
причине кормления его высококалорийными смесями в избыточном
количестве или же нарушениями правил ввода прикорма для грудных детей.
У большинства детей маленького и школьного возраста ожирение возникает,
если нарушен режим питания, и ребенок получает мало физических нагрузок.
Ожирение появляется, если в рационе преобладают «быстрые» углеводы
(легкоусвояемые), твердые жиры (получаемые из продуктов «быстрого питания»),
газированная вода, соки из магазина и чаи с сахаром. При этом обычно у детей с
ожирением не хватает белка, клетчатки и воды в рационе. Важный фактор – малоподвижный образ жизни. Ожирение грозит тем, кто не
занимается ни одним видом спорта, не играет в активные игры, не ходит на
уроки физкультуры или бездействует на них. Также факторы риска: интенсивная
умственная нагрузка, приводящая к гиподинамии, частое времяпровождения за
компьютером или на диване у телевизора.Причиной ожирения (лишнего веса) у детей могут стать
серьезные патологические состояния:
синдром Прадера-Вилии
синдром Дауна
синдром Коэна
синдром Лоуренса-Муна-Бидля
синдром Иценко-Кушинга
врожденный гипотиреоз
адипозо-генитальная дистрофия
менингит, энцефалит
черепмно-мозговая травма
опухоли головного мозга
нейрохирургическое вмешательство
Иногда ожирение могут спровоцировать
такие эмоциональные причины:
несчастный случай
поступление в первый класс школы
смерть родственников
ребенок стал свидетелем убийства или
другого преступленияПатогенез (что происходит?) во время Ожирения у детей:
Патогенез ожирения не имеет зависимости от его причины. Избыток пищи,
особенно с большим содержанием углеводов, вызывает гиперинсулинизм.
Следствие – гипогликемия, которая вызывает чувство голода у ребенка. Инсулин
является главным липогенетическим гормоном, который оказывает анаболическое
действие и влияет на синтез триглицеридов в жировой ткани.
Накопление жира выше нормы сопровождается вторичным изменением
функции гипоталамуса. Повышается выработка адренокортикотропного гормона,
появляется гиперкортицизм, нарушается чувствительность вентромедиальных и
вентро-латеральных ядер к сигналам голода и сытости и т.д.
Ожирение у детей исследователи считают
воспалительным хроническим процессов.
В патогенезе имеют значение цитокины жировой
ткани и изменения липидного состава сыворотки
крови, а также активирование процессов
липопероксидации.Адипоциты жировой ткани синтезируют ферменты, регулирующие
липопротеиновый метаболизм, лептин и свободные жирные кислоты.
Если «пищевой центр» не реагирует на лептин, то после еды ребенок не
насыщается. Количество лептина имеет связь с количеством инсулина в
организме. Также центры голода регулируют холецистокинин, серотонин,
норадреналин.
Механизм пищевого термогенеза реализуют, в том числе, тиреоидные
гормоны, энтеральные гормоны двенадцатиперстной кишки. Эсли в
организме низкая концентрация последних, то после приема пищи
ребенку всё равно хочется кушать. Аппетит также повышается из-за
ненормально высокой концентрации эндогенных опиатов или
нейропептида-х.Симптомы Ожирения у детей:
Основной симптом ожирения у детей –
слой подкожной жировой клетчатки
становится больше. Также к признакам
ожирения относят задержку развития
двигательных навыков, малоподвижность,
склонность к аллергическим реакциям,
запорам, заболеваемости различными
При алиментарном ожирении у детей врачи
инфекциями.
наблюдают жировые отложения в районе
живота, бедер, таза, спины, груди, рук, лица.
В возрасте 7-16 лет в таких случаях
проявляются симптомы: снижение
толерантности к физической нагрузке,
одышка, повышение АД. К шестнадцати
годам у ¼ детей фиксируют метаболический
синдром, который проявляется не только
ожирением, но инсулинорезистентностью,
артериальной гипертензией
и дислипидемией. При ожирении у ребенка
может быть также дисметаболическая
нефропатия и нарушение обмена мочевой
кислоты.Вторичное ожирение у детей возникает вследствие основной
болезни, проявления коррелируют с ее симптоматикой.
Например, при диагнозе «врожденный гипотиреоз» ребенок
начинает поздно держать головку, сидеть и ходить, зубки
прорезываются позже, чем у здоровых малышей.
Приобретенный гипотериоз фиксируют у детей в пубертатном
периоде, если развивается дефицит йода в организме. Кроме
ожирения в таких случаях у пациентов фиксируют такие
симптомы как слабость, утомляемость, снижение школьной
успеваемости, склонность поспать в неположенное время,
кожа становится сухой, а у девушек нарушается менструальный
цикл.При кушингоидном ожирении у
детей (синдром Иценко-Кушинга)
возникают жировые отложения в области
шеи, лица, живота, а руки и ноги остаются
стройными. В период полового созревания
у девушек может быть гирсутизм и
аменорея.Если ожирение у детей сочетается с
пролактиномой, то увеличиваются молочные
железы, что научным языком называется
гинекомастией. Это касается и мальчиков.
Также типичны такие симптомы:
головная боль
галакторея
дисменорея
Ожирение плюс поликистоз яичников дают такие
симптомы (сочетающиеся с формированием
избыточной массы): угревая сыпь, жирная кожа,
нерегулярность менструального цикла,
избыточный рост волос. При адипозогенитальной
дистрофии у пациентов мужского пола бывает
крипторхизм, ожирение, недоразвитый
пенис, гинекомастия, недоразвитие вторичных
половых признаков, а у пациентов женского пола
– аменорея.Осложнения ожирения у детей
При ожирении есть риск таких болезней:
гипертоническая
атеросклероз
сахарный диабет 2 типа
стенокардия
панкреатит
хронический холецистит и ЖКБ
геморрой
запоры
жировой гепатоз (который позднее может
переродиться в цирроз печени)
При избыточном весе и ожирении у детей часто бывают такие расстройства
питания как булимия и анорексия, а также нарушения сна, например, синдром
сонных апноэ и храп. От того, что у ребенка повышается нагрузка на кости и
мышцы, появляется сколиоз, нарушения осанки, вальгусная деформация, артроз,
плоскостопие. Если человек страдает ожирением с детства, то у него повышается
риск никогда не зачать ребенка.
Среди психологических последствий ожирения стоит выделить
меланхолические состоянии и депрессии, социальную изоляцию, насмешки со
стороны одноклассников и товарищей, девиантное поведение и пр.Диагностика Ожирения у детей:
Врач собирает анамнез, включая выяснение, как
ребенка кормили в возрасте от рождения до 1
года, особенности рациона малыша на сегодня,
уточняет уровень физической активности.
Объективное обследование включает
проведение антропометрии по таким
показателям:
окружность талии
масса тела
индекс массы тела
объем бедер
Существуют специальные центильные таблицы, по которым сопоставляются
данные. На их основании можно определить, есть ли у ребенка избыточная
масса тела или ожирение. При массовых осмотрах могут применять
измерение толщины кожной складки, а также метод биоэлектрического
сопротивления (чтобы определить относительную массу жировой ткани в
детском организме).Чтобы определить этиологию ожирения, необходимы
консультации таких специалистов как детский невролог,
эндокринолог, генетик и гастроэнтеролог. Врачи могут
назначить биохимический анализ крови:
глюкозо-толерантный тест
глюкоза
липопротеины
холестерин
мочевая кислота
триглицериды
белок
печеночные пробы
Также необходимы такие исследования
гормонального профиля:
пролактин
инсулин
Т4 св.
ТТГ
эстрадиол
кортизол крови и мочиДополнительные методы исследования (нужны лишь в
некоторых случаях):
РЭГ
Ультразвуковое исследование щитовидки
МРТ гипофиза
Электроэнцефалография
Деятельность ВОЗ в диагностике ожирения у
детей
4.2006 были выпущены «Стандартные
показатели ВОЗ в области развития ребенка»,
где указаны критерии, по которым у детей до 5
лет диагностируют лишний вес или ожирение.
А для детей от 5 лет, а также для подростков Всемирной организацией
здравоохранения были выпущены «Справочные данные по развитию», для
которых использовались данные Национального центра медико-санитарной
статистики.Лечение Ожирения у детей:
Первый шаг к избавлению от ожирения – пересмотр пищевых привычек и рациона
питания не только ребенка, но и его семьи. Без отказа от быстрых углеводов
(сладости) похудеть нельзя или можно, но незначительно. Детям трудно
отказаться от этой пищевой привычки, потому соблюдение диеты для них может
оказаться стрессом. Нужно прививать ребенку и тем, с кем он живет, привычки
здорового образа жизни – ЗОЖ.
Диетотерапия (суточная калорийность
пищи 1500-1800 ккал):
ограничение жирного, сладкого,
мучного;
увеличение в рационе фруктов, овощей,
витаминов и минералов;
режим питания дробный, маленькими
порциями с легкими перекусами между
едой.
организация разгрузочных дней
(овощных, белковых)Достаточная физическая нагрузка:
длительные прогулки, ходьба, легкий бег,
плавание, велоспорт;
нагрузки не должны быть чрезмерными,
длительность и интенсивность увеличивают
постепенно;
систематическая лечебная гимнастика,
массаж
занятия физкультурой должны быть
регулярными, не реже 3 раз в неделю.
Лечение ожирения у детей может проводиться
в санатории, но только если подобное было
рекомендовано лечащим врачом. Полезен отдых
в здравницах у моря, поскольку обменные
процессы в организме быстрее нормализуются
под действием свежего морского воздуха.
Если у ребенка аппетит выше нормального, то
врач может назначить слабительные,
анорексигенные и тиреоидные препараты.Гомеопатические средства для лечения лишнего веса у детей:
антимониум крудум
цимицифуга
ликоподиум
хелидонум
Хепель
Графитес Космоплекс С
Тестис композитум
Тиреоидеа композитум
Овариум композитум (для девочек)
Лечение препаратами должно сопровождаться
наблюдением лечащего эндокринолога. Иногда
есть необходимость прибегнуть к оперативным
методам лечения – например, если ожирение и
его осложнения грозят летальным исходом в
ближайшем времени. Раздел хирургии,
занимающийся лечением ожирения,
называется бариатрия.Почему нельзя голодать?
При похудении, как считают специалисты, масса тела должна уменьшаться на 500800 г в неделю. Но эти показатели могут отличаться в зависимости от возраста ребенка,
его веса и показателей здоровья. Иногда врач может разработаться для ребенка с
ожирением рацион, который позволит за 1 неделю сбросить 1,5 кг лишнего веса. Но
такие диеты должны проводиться под строгим лечебным контролем.
Диеты, которые предлагают сбросить больше, чем было указано выше, за короткий
промежуток времени, могут навредить здоровью, причем серьезно. К тому же, после
таких диет вес может быстро вернуться, поскольку запускаются в организме режимы
самосохранения (организм думает, что наступил голод, а потом пытается набрать вес
про запас).
В период голодания дефицит энергии в организме восполняется за счет глюкозы.
Когда в крови глюкозы больше нет, начинается расщепление запасов глюкозы в виде
гликогена. В организме гликогена хватит только на 24 часа голодания. Потом начинают
распадаться белки, а, как вы знаете, наш организм построен в основном из белков – в
том числе, сердечная мышца. А распад жиров начинается лишь в последнюю очередь.
При голодании ребенка или неправильной диете в организме не хватает нужных
микроэлементов и витаминов. Это приводит к тому, что обмен веществ замедляется,
потому вес «стоит», а не уменьшается. Если вес снижается резко, адаптация организма
не успевает включиться. Потому появляется слабость в мышцах, обвисает кожа,
нарушается работа ЖКТ.Дневник питания и расхода энергии для детей с ожирением
Понять причину лишнего веса ребенка можно, если на протяжении 1 недели вести
специальный дневник питания. В нем записывают абсолютно всё, что было съедено на
протяжении дня – во время основных приемов пищи и на перекусы. Полезно будет
посчитать калорийность съеденного и сделать расчет по белкам, жирам, углеводам.
В этом же дневнике можно считать израсходованные калории. Если потребление, по
вашим подсчетам, превышает расход, то причина лишнего веса у детей понятна –
переедание.
Расход калорий при физнагрузках (ккал
в час)
Прогулка
130-150
Плавание
240-440
Танцы
250-700
Бег
450-500
Прыжки на скакалке 550
Гимнастика
250-450Лекарства, снижающие всасывание жиров и углеводов
Такие препараты используются по назначению врача в некоторых
случаях при ожирении у детей, чтобы снизить всасывание жиров и углеводов.
Таким образом можно снизить энергетическую ценность употребленной
пищи, что позитивно сказывается на процессе похудения.
Несколько лет назад был популярен такой препарат как ксеникал
(орлистат). Он блокирует липазу (пищеварительный фермент), которая
способствует усвоению жиров в ЖКТ. Потому около 30% жиров, которые были
съедены, «выходят» из организма, не откладываясь нигде. Ксеникал
сталновым шагом в лечении ожирения. Но практика показала, что прием
блокатора жира не поможет тем, кто ест слишком много жирной пищи.
Неусвоенные жиры, проходя через кишечник, приводят к расстройству
желудка, вызывая метеоризм, понос и т.д.Потому больному приходится выбирать между приемом жирной еды и
выше названного лекарства. При отказе от лекарства и переходе на
нормальное, здоровое питание, нормализуется вес и состояние кишечника.
То есть ксеникал имеет скорее психотерапевтический, чем физический
эффект.
Известный похожий препарат – хитозан. Он связывает жир,
содержащийся в пище, в неперевариваемые соединения, в виде которых и
покидает организм. Независимые исследования говоря о том, что хитозан
помогает, только если человек питается низкокалорийно. Оба препарата не
влияют на всасывание углеводов, которые составляют основную проблему в
питании у детей с лишним весом.Среди блокаторов углеводов называют глюкобай (акарбо-за),
липобай и полифепан. Они вызывают побочные реакции, о
которые стоит помнить, применяя эти средства для лечения детей:
процессы брожения
урачание в животе
метеоризм
расстройства пищеварительного тракта
Таким образом, ребенку с ожирением даже при
приеме специальных медикаментов от ожирения
придется расстаться с вредной едой и
формировать привычки правильного питанияПрофилактика Ожирения у детей:
В реализации профилактических мер против детского ожирения должны принимать
участие родители, медики и учителя/воспитатели.
Первый шаг – родители должны понять, насколько важно правильное питание
и здоровый образ жизни. Нужно воспитывать у ребенка адекватные пищевые
привычки и организовывать его режим для с необходимым уровнем физической
активности.
Второй шаг – развить интерес ребенка к
физической культуре и спорту. Этим
должны заниматься не только учителя и
родители. Родители должны сами быть
примером здорового образа жизни, а не
диктаторами, которые говорят одно,
а сами поступают противоположным
образом. Есть необходимость
в разработке скрининговых программ по
выявлению ожирения и его осложнений
среди детей и подростков.
- Дисциплина: Пропедевтика внутренних заболеваний.
- Подготовил: Сулеев Тлектес, Кондюшев Иван 304 «а» группа Стом. Фак.
- Проверила: к.м.н. доц. Абдраимова Э.Т.
- Алматы- «2015»
- Презентация
- На тему: Ожирение.
- План:
- Введение
- Этиология и патогенез
- Классификация
- Осложнения ожирения
- Клиническая картина
- Индекс массы тела
- Лечение
- Хирургическое лечение морбидного ожирения
- Заключение
- Ожирение (лат. adipositas - буквально: «ожирение» и лат. obesitas - буквально: полнота, тучность, откормленность) - отложение жира, увеличение массы тела за счёт жировой ткани. Жировая ткань может отлагаться как в местах физиологических отложений, так и в области молочных желёз, бёдер, живота.
- Простые жиры представляют собой соединение трехатомного спирта глицерина с тремя жирными кислотами и включают только три химических элемента – углерод, водород и кислород.
- Следует помнить, что человек может синтезировать жир из углеводов. Это особенно заметно на любителях пива; их отличительный признак – «пивной
- живот» (хотя пиво жиров не содержит). Кроме простых жиров имеются и
- сложные включающие микроэлементы, чаще фосфор.
- В пищевых продуктах содержание жира колеблется. В овощах, фруктах и крупах жира очень мало, а вот в сливочном и растительном маслах очень много. Чистого жира в здоровом человеке содержится 10-20кг. У человека более 80% жиров образуется за счет жирных кислот и только 20% получается из углеводов. По-видимому, первичное ожирение связано с наследственностью. Тем не менее, несмотря на генетическую предрасположенность, ожирение – болезнь приобретенная. Плохая привычка съедать больше пищи, чем требуется, в сочетании с наследственностью оборачивается болезнью. Жировые отложения в области живота нередко расположены не под кожей, а вокруг внутренних органов, что приносит весь букет неприятностей. Букет этот помимо простых неудобств включает атеросклероз, ишемическую болезнь сердца, тромбоз сосудов мозга, ожирение печени, варикозное расширение вен, диабет, подагру, артрозы, хондрозы и рак.
- Этиология и патогенез
- В происхождении ожирения ведущую роль играет систематическое переедание с преобладанием жирной и углеводистой пищи (особенно в сочетании с избыточным употреблением алкогольных напитков), прием основного количества пищи в вечерние часы. Большое значение в развитии заболевания имеет малоподвижный сидячий образ жизни, отсутствие физической нагрузки, наследственно-конституциональная предрасположенность к ожирению, а также нейроэндокринные нарушения (заболевания щитовидной и половых желез, гипофиза и межуточного мозга, сопровождающиеся снижением основного обмена и нарушением центральных механизмов его регуляции). В возникновении ожирения определенную роль играют патологические процессы в поджелудочной железе, сопровождающиеся повышенной возбудимостью островков Лангерганса в ответ на прием пищи, что приводит к усиленной продукции инсулина и переводу избыточного количества сахара в гликоген. Развитием ожирения могут сопровождаться энцефалит, инсульт и травматические повреждения центральной нервной системы.
- Патологическая анатомия
- При ожирении наблюдается отложение повышенного количества жира в коже, подкожной клетчатке, эпикарде, средостении, сальнике, брыжейке, околопочечной клетчатке, иногда между мышечными пучками сердца. Отмечаются увеличение печени, жировая инфильтрация печени и поджелудочной железы.
- Выделяют первичную и вторичную формы ожирения. Первичное, или алиментарно-конституциональное, ожирение нередко носит семейный характер и имеет генетическую предрасположенность. Среди вторичных форм выделяют гипоталамическое (связано с патологией гипоталамической области) и эндокринное ожирение. К эндокринным формам относят адипозогенитальное ожирение, связанное с недоразвитием половых желез (гипогонадизм), и тиреогенное ожирение, зависящее от гипофункции щитовидной железы (гипотиреоз, микседема), а также ожирение при опухоли передней доли гипофиза (синдром Иценко–Кушина).
- Выделяют IV степени ожирения:
- I степень - масса тела больного превышает нормальную на 20–29 %;
- II степень - масса тела больного превышает нормальную массу на 30–49 %;
- III степень - масса тела больного превышает нормальную массу на 50–99 %;
- IV степень - масса тела больного превышает нормальную массу на 100 % и более.
- Ранее для приблизительной, весьма несовершенной оценки степени ожирения применяли формулу, по которой вес тела человека (в кг) должен быть равен росту (в см) минус 100. В норме колебания веса, вычисленного по этой форме, не должны превышать ±10.
- В настоящее время для более точной цифровой оценки степени ожирения служат специальные таблицы определения идеальной массы тела, в которых учитываются пол, возраст, рост, конституция больного или индексы (индексы Брока, Борнгардта и др.). Рекомендуется пользоваться индексом массы тела. Он рассчитывается с помощью деления массы тела (в кг) на величину роста (в м). Полученный результат возводят в квадрат. Нормальные показатели индекса массы тела составляют 20,0–24,0.
- Малоподвижный образ жизни
- Генетические факторы, в частности:
- Повышенная активность ферментов липогенеза
- Снижение активности ферментов липолиза
- Повышенное потребление легкоусваиваемых углеводов
- питьё сладких напитков
- диета, богатая сахарами
- Некоторые болезни, в частности эндокринные заболевания (гипогонадизм, гипотиреоз, инсулинома)
- Нарушения питания (например, binge eating disorder), в русской литературе называемое нарушения пищевого поведения - психологическое нарушение, приводящее к расстройству приёма пищи.
- Склонность к стрессам
- Недосыпание
- Психотропные препараты
- В процессе эволюции организм человека приспособился накапливать запас питательных веществ в условиях обилия пищи, чтобы расходовать этот запас в условиях вынужденного отсутствия или ограничения пищи - своего рода эволюционное преимущество, позволявшее выжить. В древние времена полнота считалась признаком благополучия, достатка, плодородия и здоровья. Примером служит скульптура «Венера Виллендорфская» (Venus of Willendorf), датированная 22-м тысячелетием до н. э. (возможно, самая ранняя известная иллюстрация ожирения).
- Предрасполагающие факторы ожирения
- Метаболический синдром.
- Гастроэзофагеальная рефлюксная болезнь
- Сахарный диабет 2-го типа.
- Ишемическая болезнь сердца.
- Инфаркт миокарда.
- Инсульт.
- Артериальная гипертензия.
- Хроническая венозная недостаточность.
- Холецистит.
- Желчекаменная болезнь.
- Артриты.
- Деформирующий остеоартроз.
- Грыжи межпозвоночных дисков.
- Синдром поликистозных яичников.
- Онкологические заболевания.
- Панкреатит.
- Жировая дистрофия печени.
- Внезапная смерть от неясных причин.
- Больные жалуются на пониженную работоспособность, быструю утомляемость, потливость, одышку, повышенный аппетит, запоры, вздутие живота, ослабление половой функции.
- При осмотре больного наблюдается избыточное отложение жира в области затылка, живота, бедер, молочных желез, ягодиц.
- Ожирению часто сопутствуют атеросклероз, поэтому ряд жалоб больных и объективных симптомов связан с атеросклеротическими изменениями сердечно-сосудистой системы и других органов. При вторичных формах ожирения имеются жалобы, обусловленные основным заболеванием (гипотиреоз, болезнь Иценко–Кушинга и др.).
- При тиреогенном ожирении, вызванном гипофункцией щитовидной железы, имеется равномерное отложение жира по всему телу. Отмечаются заторможенность, медлительность, адинамичность больного, снижение основного обмена, понижение температуры тела, брадикардия, пониженное поглощение радиоактивного йода щитовидной железой. Потливость отсутствует.
- Индекс массы тела
- Показателем для определения избыточного веса является Индекс массы тела (ИМТ). ИМТ = масса тела/рост² (кг/м²)
- В 2000 году ВОЗ предложила снизить для представителей монголоидной расы порог избыточного веса с 25 до 23 кг/м², а порог ожирения с 30 до 25 кг/м². Причиной этому были эпидемиологические исследования, показавшие, что монголоиды начинают страдать от проблем, связанных с полнотой, при более низком индексе массе тела. Одновременно некоторые исследователи предлагают для представителей негроидной расы, а также лиц полинезийского происхождения, повысить порог избыточного веса с 25 до 26, а порог ожирения - с 30 до 32 кг/м².
- Последнее время отдельными авторами индекса массы тела подвергается критике за то, что не учитывает соотношение жир/мышцы и тип распределения жира по телу. Так, пожилой человек с небольшой мышечной массой может быть классифицирован как человек с идеальным весом, в то время как мускулистый спортсмен может быть классифицирован как страдающий избыточным весом или ожирением. Тем не менее, индекс массы тела остаётся единственно признанным международным критерием оценки избыточного веса.
- Люди, страдающие избыточной массой тела, склонны преувеличивать ширину собственной фигуры, что приводит к большей субьективной неудовлетворённости образом тела
- Лечение
- Основные способы лечения при избыточном весе и ожирении
- К ним относят соблюдение диеты с повышенным содержанием клетчатки, витаминов и других биологически активных компонентов (злаки и цельнозерновые продукты, овощи, фрукты, орехи, зелень и др.) и ограничением употребления легкоусваиваемых организмом углеводов (сахар, сладости, выпечка, хлебобулочные и макаронные изделия из муки высших сортов), а также физические упражнения. Общий подход при лекарственном лечении ожирения состоит в испытании всех известных препаратов для лечения ожирения. С этой целью применяют Препараты для лечения ожирения.
- Если результат медикаментозного лечения оказывается незначительным или его нет, то необходимо прекратить такое лечение.
- Тогда рассматривается вопрос о хирургическом лечении. Липосакция - как операция, в ходе которой отсасываются жировые клетки, в настоящее время используется не для борьбы с ожирением, а лишь для косметической коррекции местных небольших жировых отложений. Хотя количество жира и вес тела после липосакции могут уменьшаться, но, согласно недавнему исследованию британских врачей, для здоровья такая операция бесполезна.
- Заключение
- Ожирение - болезнь нашего века
- Сказанное – не преувеличение, в развитых странах более половины взрослого населения имеют лишний вес, причём около трети страдают от ожирения. С каждым годом ситуация все более ухудшается, ожирение «молодеет», становится проблемой не только взрослых, но также детей и подростков. По мнению экспертов всемирной организации здравоохранения, распространения ожирения на планете уже достигло масштабов эпидемии.
- Около года назад была опубликована работа, в которой было показано определение массы тела, предложенное еще в ХIХ веке известным французским
- антропологом Полем Брока. Превышение массы на 10-30% соответствует первой степени ожирения, на 30-50% - второй, на 50-100% - третьей.
- Уже при первой степени начинают появляться некоторые неприятности, а
- превышение массы в полтора- два раза принято считать тяжелым заболеванием,
- которое подлежит обязательному лечению.
- Помимо формулы Брока есть и другие способы расчета идеального веса. В
- последнее время все чаще используют такой показатель, как индекс массы тела.
- По мнению ученых, основные факторы, приводящие к распространению ожирения в развитых странах, - снижение физических нагрузок и изменение структуры питания.
- Список использованной литературы
- Энциклопедический словарь Брокгауза и Ефрона: В 86 томах (82 т. и 4 доп.) - СПб., 1890-1907.
- «Искажение образа физического Я у больных ожирением и нервной анорексией» Дорожевец А. Н. Дис. канд. психол. наук. МГУ. 1986
- Васенко Д. М., Основы жировых клеток, 2009.
- Нил Барнард, «Преодолеваем пищевые соблазны. Скрытые причины пищевых пристрастий и 7 шагов к естественному освобождению от них», Глава 8